guide de désinfection professionnelle en milieu médical
Ce guide officiel du Ministère de la Santé définit un cadre strict de bonnes pratiques afin de prévenir les infections lors des soins dispensés en dehors d'un établissement de santé. Il clarifie les responsabilités de chaque professionnel, évalue les principaux risques infectieux et détaille les mesures d'hygiène essentielles à appliquer.
Le document traite également de la gestion adaptée des dispositifs médicaux, un point crucial pour assurer la sécurité des patients. Pour consulter l'ensemble des protocoles détaillés et actualisés, nous vous recommandons de télécharger le guide de prévention des infections liées aux soins, une ressource indispensable en milieu médical.
Protocoles de désinfection des surfaces et équipements
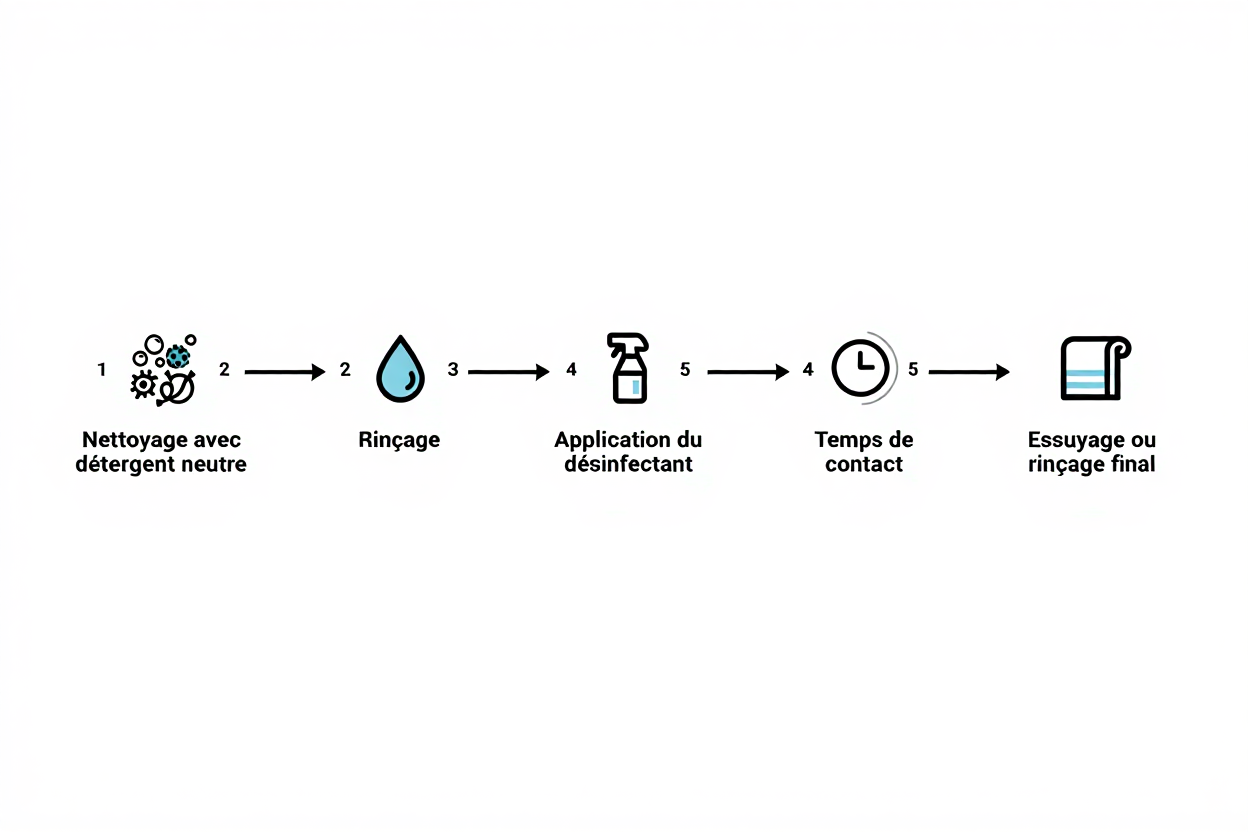
Avant d'appliquer tout produit de désinfection, un nettoyage préalable avec un détergent neutre est indispensable pour éliminer les résidus organiques. Les salissures peuvent en effet neutraliser l'action des produits désinfectants et réduire l'efficacité de l'opération. Cette étape préparatoire est donc cruciale pour garantir une décontamination optimale.
Quels produits désinfectants choisir selon les surfaces
Les surfaces fréquemment contactées, comme les poignées de porte ou les interrupteurs, doivent être désinfectées au moins deux fois par jour avec un désinfectant à large spectre. L'alcool à 70 % et les ammoniums quaternaires sont des solutions reconnues pour leur efficacité. En période d'épidémie, il est recommandé d'augmenter cette fréquence à trois ou quatre fois par jour, en suivant rigoureusement les protocoles de désinfection adaptés à l'affluence.
- Alcool 70 % : agit rapidement en 1 à 3 minutes et s'évapore sans résidu, ce qui le rend parfait pour le verre et l'inox.
- Composés quaternaires (quats) : offrent un large spectre bactéricide en 3 à 5 minutes et laissent un film résiduel qui limite la recontamination.
- Peroxyde d'hydrogène : possède une action virucide validée avec un temps de contact de 5 à 10 minutes et ne laisse aucun résidu toxique.
- Solutions chlorées diluées : très efficaces contre certains virus, mais corrosives pour les métaux; à réserver aux zones moins sensibles.
Pour les équipements médicaux non critiques, tels que les stéthoscopes ou les tensiomètres, une désinfection systématique après chaque utilisation est obligatoire. Privilégiez des lingettes certifiées ou une solution conforme aux normes EN. Par exemple, le brassard d'un tensiomètre doit être nettoyé à l'alcool 70 % entre chaque patient, puis lavé à 60 °C en fin de journée pour éliminer tout résidu biologique.
Fréquence et techniques d'application du désinfectant
L'utilisation de produits désinfectants à action rapide permet de réduire le temps d'immobilisation des espaces, particulièrement dans les zones passantes. Un temps de contact de 1 à 5 minutes est généralement suffisant pour assurer la continuité des soins. Optez pour des formulations qui allient efficacité rapide et sécurité pour le personnel soignant.
Pour garantir l'efficacité du produit de désinfection, respectez scrupuleusement les instructions du fabricant : dilution précise, temps de pose et mode d'application. Tout écart pourrait réduire son efficacité et exposer inutilement les utilisateurs à des produits chimiques. Pensez également à vérifier la concentration des solutions en début de service à l'aide de bandelettes tests.
Normes EN de validation d'efficacité des produits
La norme EN 1276 certifie l'action bactéricide d'un désinfectant, tandis que la norme EN 14476 valide son activité virucide. Il est essentiel de vérifier ces mentions sur l'étiquette pour choisir le spectre d'action adapté à vos besoins. Notez qu'un produit portant uniquement la norme EN 1276 n'offre aucune garantie contre les virus émergents.
Les fiches techniques détaillent les conditions des tests, comme la température ou la charge organique, ce qui est essentiel pour estimer l'efficacité réelle. Ces renseignements aident à déterminer si le produit désinfectant performera correctement dans un environnement clinique variable. N'hésitez pas à les demander à votre fournisseur pour confirmer que le produit convient à votre établissement.
Gestion des dispositifs médicaux et hygiène des mains
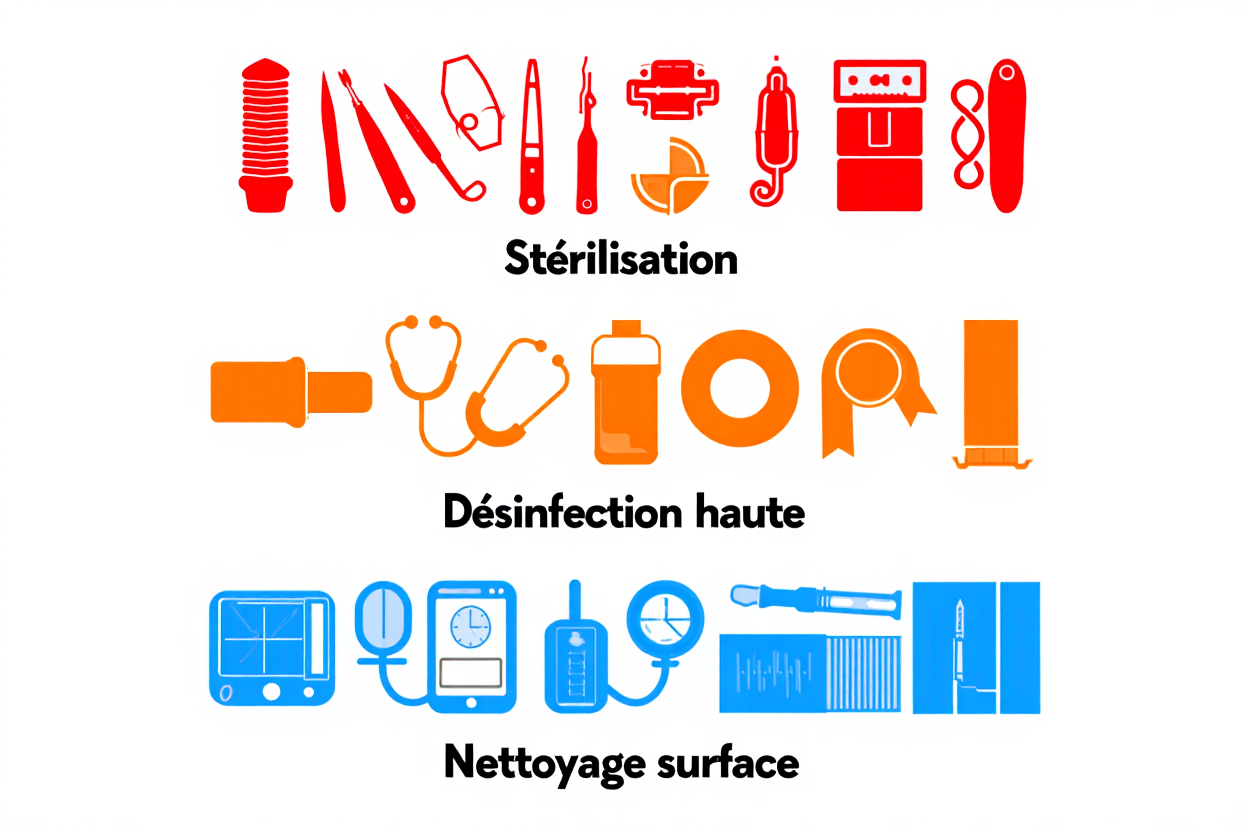
Le niveau de traitement sanitaire requis dépend directement de la classification des instruments utilisés. Les équipements critiques nécessitent une stérilisation complète, tandis que les dispositifs médicaux semi-critiques exigent l'emploi d'un désinfectant haute efficacité. Cette organisation rigoureuse permet d'optimiser l'utilisation des ressources tout en limitant les risques infectieux en milieu médical.
Classification et traitement des dispositifs médicaux réutilisables
Le traitement des dispositifs médicaux semi-critiques réutilisables suit un protocole strict en quatre phases distinctes. Il commence par une prédésinfection et un nettoyage, puis une désinfection validée, et se termine par un rinçage minutieux. Cette méthode structurée est essentielle pour prévenir la transmission de micro-organismes entre patients.
- Prédésinfection immédiate : une immersion rapide permet de fixer les souillures organiques et de réduire la contamination initiale.
- Nettoyage manuel approfondi : l'utilisation d'une brosse et d'un détergent doux permet de nettoyer efficacement les zones complexes et les cavités.
- Désinfection chimique validée : le matériel est immergé dans du peroxyde d'hydrogène ou du glutaraldéhyde pendant 10 à 15 minutes.
| Étape | Produit/Méthode | Durée | Validation |
| Prédésinfection | Eau tiède + détergent | 2–3 min | Visuelle |
| Nettoyage manuel | Brosse + détergent neutre | 5–10 min | Absence de résidus |
| Désinfection chimique | Peroxyde ou glutaraldéhyde | 10–15 min | EN 14476 ou EN 1276 |
| Rinçage et séchage | Eau distillée + air comprimé | 3–5 min | Surface sèche |
Il est impératif d'assurer la traçabilité de chaque cycle via un registre, papier ou numérique. Vous devez y noter la date, l'opérateur responsable, le désinfectant utilisé et les paramètres spécifiques du cycle. Ce suivi rigoureux facilite la détection d'anomalies et prouve votre conformité lors des contrôles officiels.
Protocole de désinfection et traçabilité des instruments
L'utilisation d'un désinfectant haute efficacité conforme aux normes EN assure l'élimination des pathogènes les plus résistants. En milieu médical, les solutions à base de peroxyde d'hydrogène ou de glutaraldéhyde sont souvent privilégiées. Il est crucial de respecter le temps de contact de 10 à 15 minutes pour garantir l'efficacité du produit.
- Peroxyde d'hydrogène 0,5 % : offre un large spectre d'action sans résidus, idéal pour les instruments fragiles.
- Glutaraldéhyde 2 % : assure une efficacité maximale, mais nécessite une bonne ventilation et des équipements de protection.
- Acide peracétique : agit rapidement en cinq minutes, mais son coût en limite l'usage aux zones critiques.
Chaque cycle doit être soigneusement documenté dans un registre de traçabilité dédié aux opérations de désinfection. Notez les horaires, les références du lot, la température, le nombre d'instruments et l'identité de l'agent. Ces informations permettent de retracer tout incident potentiel et de valider la qualité du processus lors d'audits.
Techniques d'hygiène des mains pour professionnels de santé
Le lavage des mains doit durer au moins 30 secondes avec de l'eau tiède et un savon antiseptique. Portez une attention particulière aux espaces entre les doigts, aux ongles et aux poignets. Ce geste fondamental constitue la première barrière contre les infections croisées et la propagation des micro-organismes.
En l'absence de point d'eau, l'utilisation d'une solution hydroalcoolique constitue une alternative efficace. Une formulation contenant entre 60 et 70 % d'alcool offre un excellent équilibre entre action virucide et tolérance cutanée. Il suffit de se frictionner les mains jusqu'à séchage complet, soit environ 20 à 30 secondes.
La friction suit une technique standardisée en six étapes, incluant les paumes, le dos des mains et les interstices. Les pouces, les ongles, la pulpe des doigts et les poignets doivent également être frictionnés soigneusement. Une formation régulière garantit que chaque soignant maîtrise parfaitement cette procédure essentielle à la sécurité.
Organisation, traçabilité et formation du personnel soignant
Mettre en place une traçabilité complète des actions de désinfection permet de constituer une documentation fiable et d'améliorer les processus en continu. Un registre rigoureusement tenu témoigne de votre engagement pour l'hygiène et protège votre établissement en cas de contrôle ou de litige. Une organisation minutieuse, associée à une solide formation hygiène, constitue la base indispensable de tout système efficace.

Mise en place d'un registre de traçabilité efficace
Le registre quotidien doit mentionner le désinfectant employé, son numéro de lot, le temps d'action et la surface nettoyée. Cette démarche offre une piste d'audit fiable et aide à identifier rapidement d'éventuels manquements. La formation hygiène doit absolument insister sur l'importance capitale de cette traçabilité pour la sécurité de tous.
Préférez un registre électronique pour bénéficier d'alertes automatiques et d'un suivi de la conformité en temps réel. Si ce n'est pas possible, un cahier papier bien organisé avec des colonnes claires est tout à fait adapté. Pensez à conserver ces documents pendant au moins trois ans pour vous conformer à la réglementation.
- Données essentielles : indiquez la date, l'heure, l'équipement, le nom du produit, le numéro de lot et le nom de la personne responsable.
- Format accessible : utilisez un tableau simple pour une consultation et une saisie rapides entre deux patients.
- Vérification régulière : prévoyez une vérification hebdomadaire par un responsable pour repérer les tendances ou les écarts.
- Suivi des erreurs : tout manquement doit donner lieu à une analyse des causes et à un plan d'amélioration formalisé.
Mettez en place un système d'alerte pour surveiller les dates de péremption des produits et les concentrations non conformes. Une gestion proactive évite les situations d'urgence et garantit que vous disposez toujours de solutions validées. Cela permet d'assurer des contrôles désinfection rigoureux au quotidien.
Programme de formation continue en hygiène hospitalière
Tout nouvel arrivant doit bénéficier d'une formation d'intégration de deux heures sur les protocoles et les risques biologiques. Un recyclage annuel obligatoire d'une heure est nécessaire pour maintenir les compétences de l'équipe à jour. Les contrôles désinfection mensuels viennent renforcer cet apprentissage en ciblant les faiblesses observées sur le terrain.
- Intégration (2 heures) : présentation des protocoles, démonstration des techniques et évaluation des connaissances avec correction immédiate.
- Recyclage annuel (1 heure) : point réglementaire, exercices pratiques et simulation de situations d'urgence comme les déversements de produits biologiques.
- Sessions mensuelles (30 minutes) : échange sur les évolutions normatives, retours d'expérience sur les incidents et partage des bonnes pratiques.
Organisez des audits internes trimestriels, pilotés par le responsable hygiène, incluant auto-évaluation et observations directes. L'objectif est d'atteindre un taux de conformité d'au moins 95 % pour assurer la sécurité. Notez les écarts dans un tableau de bord partagé pour favoriser une culture de responsabilité collective.
Aménagement des locaux et protection du personnel
Un zonage précis doit distinguer les espaces propres, semi-propres et sales à l'aide de barrières physiques et d'une signalisation claire. Chaque zone précise le niveau de propreté requis et les règles d'accès pour éviter les contaminations croisées. La ventilation doit assurer six renouvellements d'air par heure, complétés par des filtres HEPA pour purifier l'air.
Installez des points de lavage des mains aux entrées et sorties, équipés de savon et de solutions hydroalcooliques efficaces. Le port de gants jetables est obligatoire pour manipuler du matériel souillé ou des liquides biologiques. Enfin, choisissez le type de masque adapté, chirurgical ou FFP2, selon les risques d'aérosolisation.
Produits recommandés
Foire aux questions
Un protocole de désinfection efficace démarre systématiquement par un nettoyage méticuleux à l'aide d'un détergent neutre. Cette étape est suivie par l'application rigoureuse d'un désinfectant en respectant scrupuleusement le temps de contact prescrit, qui peut varier de quelques minutes pour les surfaces à quinze minutes pour les instruments.
Les surfaces à contact fréquent, comme les poignées de porte ou les interrupteurs, doivent être traitées au moins deux fois par jour, une fréquence qui peut être augmentée lors de périodes épidémiques. Pour les dispositifs médicaux dits semi-critiques, une procédure en quatre étapes est impérative : elle comprend une pré-désinfection, un nettoyage manuel, l'application d'un désinfectant dont l'efficacité est validée, puis un rinçage soigneux et un séchage.
Pour garantir une parfaite traçabilité, chaque opération doit être rigoureusement notée dans un registre dédié. Ce document mentionnera les produits désinfectants utilisés, leurs numéros de lot, les temps de contact observés et l'identité de l'agent ayant réalisé l'intervention.
La première étape consiste à vérifier leur conformité aux normes européennes, en particulier la norme EN 1276 qui atteste de l'action bactéricide et la norme EN 14476 pour l'efficacité virucide. Il est crucial de consulter la fiche technique du produit pour connaître ses conditions réelles d'utilisation, car la présence de salissures peut significativement diminuer son efficacité.
Le choix du ou des produits désinfectants doit être adapté au contexte d'utilisation : les établissements de santé, par exemple, nécessitent des formules à spectre d'action large, contrairement à des environnements de bureau standard. Il est également primordial de s'assurer que le désinfectant est compatible avec les matériaux à traiter, comme l'inox ou les équipements électroniques délicats, pour éviter tout dommage.
Pour les zones à fort passage, privilégiez des solutions offrant un temps d'action rapide afin de limiter les délais d'indisponibilité. Enfin, une attention particulière doit être portée à l'impact environnemental et sanitaire des produits désinfectants, en recherchant des alternatives aussi efficaces mais moins nocives lorsque cela est possible.
Le respect des normes européennes EN 1276 et EN 14476 est fondamental, car elles certifient l'efficacité des solutions utilisées contre les bactéries et les virus. L'hygiène des mains est une mesure de base absolue : le personnel doit soit se laver les mains soigneusement, soit utiliser une solution hydroalcoolique en frictionnant jusqu'à ce que les mains soient parfaitement sèches.
Le traitement du matériel est hiérarchisé selon le niveau de risque : une stéri lisation est requise pour les dispositifs médicaux dits critiques, tandis qu'une désinfection de haut niveau peut suffire pour les autres. La traçabilité est un pilier de la sécurité : un registre doit documenter chaque cycle de traitement, en précisant le produit désinfectant employé, son numéro de lot et le nom de l'opérateur.
Une formation continue du personnel est indispensable. Elle comprend une session initiale à l'embauche et des rappels annuels pour maintenir les compétences et les bonnes pratiques. Des audits réguliers et le port systématique des équipements de protection individuelle (EPI) sont également essentiels pour assurer la sécurité des soignants et des patients.